
伤寒(typhoid fever)是由伤寒杆菌引起的急性传染病。病变特征是全身单核巨噬细胞系统细胞的增生。以回肠末端淋巴组织的病变最为突出。临床主要表现为持续发热、神经系统中毒症状和消化道症状、相对缓缓、脾肿大、皮肤玫瑰疹及嗜中性粒细胞和嗜酸性粒细胞减少等。有时可出现肠出血、肠穿孔等严重并发症。
病因及发病机制
伤寒杆菌属沙门氏菌属中的D族,革兰氏阴性。其菌体“O”抗原、鞭毛“H”抗原及表面“Vi”抗原都能使人体产生相应抗体,尤以“O”及“H”抗原性较强,故可用血清凝集试验(肥达反应,Widal? reaction)来测定血清中抗体的增高,可作为临床诊断伤寒的依据之一。菌体裂解时所释放的内毒素是致病的主要因素。
伤寒患者或带菌者是本病的传染源。细菌随粪、尿排出,污染食品、饮用水和牛奶等或以苍蝇为媒介经口入消化道而感染。一般以儿童及青壮年患者多见。全年均可发病,以夏秋两季最多。病后可获得比较稳固的免疫力,很少再感染。
伤寒杆菌在胃内大部分被破坏。是否发病主要决定于到达胃的菌量等多种因素。当感染菌量较大时(105),细菌得以进入小肠穿过小肠粘膜上皮细胞而侵入肠壁淋巴组织,尤其是回肠末端的集合淋巴小结或孤立淋巴小结。并沿淋巴管到达肠系膜淋巴结。淋巴组织中的伤寒杆菌被巨噬细胞吞噬,并在其中生长繁殖,又可经胸导管进入血液,引起菌血症。血液中的细菌很快就被全身单核巨噬细胞系统的细胞所吞噬,并在其中大量繁殖,致肝、脾、淋巴结肿大。这段时间患者没有临床症状,故称潜伏期,约10天左右。此后,随着细菌的繁殖和内毒素释放再次入血,病人出现败血症和毒血症症状。由于胆囊中大量的伤寒杆菌随胆汁再次入肠,重复侵入已致敏的淋巴组织,使其发生强烈的过敏反应致肠粘膜坏死、脱落及溃疡形成。
病理变化及临床病理联系
伤寒杆菌引起的炎症是以巨噬细胞增生为特征的急性增生性炎。增生活跃时巨噬细胞浆内每吞噬有伤寒杆菌、红细胞和细胞碎片,而吞噬红细胞的作用尤为明显。这种巨噬细胞称伤寒细胞。伤寒细胞常聚集成团,形成小结节称伤寒肉芽肿(typhoid granuloma)或伤寒小结(typhoid nodule),是伤寒的特征性病变,具有病理诊断价值。
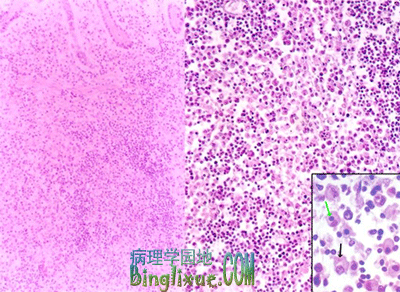 |
1、肠道病变 伤寒肠道病变以回肠下段集合和孤立淋巴小结的病变最为常见和明显。按病变发展过程分四期,每期大约持续一周。
(1)髓样肿胀期:起病第一周,回肠下段淋巴组织略肿胀,隆起于粘膜表面,色灰红,质软。隆起组织表面形似脑的沟回,以集合淋巴小结最为典型。
(2)坏死期:发生于起病第二周,多种原因致病灶局部肠粘膜坏死。
(3)溃疡期:坏死肠粘膜脱落后形成溃疡。溃疡边缘隆起,底部不平。在集合淋巴小结发生的溃疡,其长轴与肠的长轴平行。孤立淋巴小结处的溃疡小而圆。
溃疡一般深及粘膜下层,坏死严重者可深达肌层及浆膜层,甚至穿孔,如侵及小动脉,可引起严重出血。该期一般发生于起病第三周。
(4)愈合期:相当于发病第四周。溃疡处肉芽组织增生将其填平,溃疡边缘上皮再生覆盖而告愈合。
 |
2、其他病变 肠系膜淋巴结、肝、脾及骨髓由于巨噬细胞的活跃而致相应组织器官肿大。镜检可见伤寒肉芽肿和灶性坏死。
心肌纤维可有浊肿,甚至坏死;肾小管上皮细胞可发生浊肿;皮肤出现淡红色小丘疹(玫瑰疹);膈肌、腹直肌和股内收肌常发生凝固性坏死(亦称蜡样变性)。临床出现肌痛和皮肤知觉过敏。大多数伤寒患者胆囊无明显病变,但伤寒杆菌可在胆汁中大量繁殖。即使病人临床痊愈后,细菌仍可在胆汁中生存,并通过胆汁由肠道排出,在一定时期内仍是带菌者,有的患者甚至可成为慢性带菌者或终身带菌者。
伤寒患者可有肠出血、肠穿孔、支气管肺炎等并发症。如无并发症,一般经4-5周痊愈。慢性感染病例亦可累及关节、骨、脑膜及其他部位。